第4回大阪腎泌尿器疾患研究財団主催
市民公開講座
腎泌尿器疾患で知っておいてほしいこと
第一部:腎がんとは
腎がんとは
大阪市立大学 鞍作克之
Q:腎臓(じんぞう)はどこにあるの?
A:腎臓(じんぞう)は、ソラマメのような形をした、人の手のにぎりこぶしくらいの大きさの臓器(ぞうき)です。
場所はお腹の中で、背骨の近くに、ほぼ左右対称に2個あります。
Q:腎臓(じんぞう)の主なはたらきは? (表1)
A:腎臓の最も大事なはたらきは、尿(おしっこ)を作ることです。血液をろ過し、体に不要な老廃物や塩分、水分などを尿として体外に排出することです。
それ以外にも血液を作るホルモンを作り、体の中のミネラル(電解質)や血圧を調整するといった人体にとって大切なはたらきをしています。
Q:腎がんの特徴(とくちょう)は? (表2)
A:腎がんは腎臓の実質、特に尿細管(にょうさいかん)という組織の細胞から発生する上皮性悪性腫瘍(がん)です。
男性と女性を比較すると、腎がんは女性に比べて男性が約二倍多いがんです。男女共に患者さんの数は年々増加しています。
腎がんにかかりやすい年齢は50歳からで、70歳代にかけて、年齢が上がるほどかかりやすくなります。
Q:腎がんの原因(リスク)は?
A:腎がんの原因(リスク)として喫煙(たばこ)と肥満、高血圧が明らかになっています。
また、血液透析を受けている方では、腎がんの罹患率(かかる率)が高くなっています。
遺伝子(いでんし)が原因で、家族性に腎がんが発生しやすいケースがあることもわかってきました。
Q:腎がんの症状は? (表3)
Q:腎がんの転移(てんい)しやすい臓器(ぞうき)は?
A:腎がんはリンパ節や肺、骨、肝臓(かんぞう)、脳に転移しやすいがんです。
Q:腎がんの転移(てんい)による症状は?
A:肺に転移があれば血痰(タンに血が混じる)や咳(せき)、呼吸困難(息苦しい)などの症状が起こります。
骨に転移した場合は、痛みや骨折、神経を圧迫することによるしびれや麻痺(まひ)が起こることがあります。
また脳に転移した場合はけいれん症状が起こることがあります。
腎がんが全身へ広がることによって、発熱、食欲不振(しょくよくがない)、体重減少などの症状も出現します。
よくある悩み 男性編 排尿困難
大阪医科大学 東 治人
今回の市民公開講座では、男性のおしっこの悩みについて、よくある症状、そして、それらの原因と治療についてお話しさせて頂きました。男性における排尿の悩みで最も多いのは何といっても頻尿です。特に夜間頻尿は歩行中に転倒して骨折などの原因となり、しいては寿命を縮める要因ともなると言われており決してあなどれない病態です。
講演をお聞き頂いた方、あるいは、お聞き頂けなかった方も、せっかくの機会なので、“頻尿”について私が講演でお話しした内容をまとめましたので、ご一読下さい。
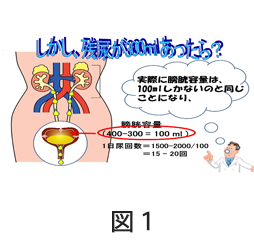
① 頻尿の原因 “残尿”(図1)
おしっこは、常に腎臓からできて、膀胱に注がれています。おしっこがいっぱいになると、頭に指令が行って排尿します。1日の尿量は、1500 – 2000 mlで、膀胱の容量は約400mlですので
1日尿回数=1500-2000 /400 =4 – 5 回 が普通ですが、もしも、残尿が300ml あったらどうでしょう? 実際に膀胱容量は100mlしかない(400-300 = 100 ml ) のと同じことになり、1日の尿回数は、1日尿回数=1500-2000/100 =15 – 20回 と、明らかに頻尿となるのです!
② 男性の排尿障害と前立腺
男性の排尿障害には、女性に比較して多彩な症状があります。なぜでしょうか?男性にはおしっこの通り道に前立腺という臓器があるからです!前立腺は、膀胱出口にあって、尿道を取り巻いている組織です。 正常の前立腺はクルミ大の大きさで約 20g、役割は生殖に関与し、主に精液の生成をしています。
50歳を超える頃になると、年齢と同じくらいの割合で肥大が生じると言われており(例えば60歳では60%くらいの男性が肥大症になる)肥大すると,尿道が圧迫されて尿が出にくくなります。
加齢とともに前立腺のサイズが増大し、圧迫がより強くなると、尿が出きらず、残ってしまうのです!
③ 前立腺肥大症の診断
前立腺肥大症の診断は? エコーで簡単にチェックできます!おしっこが近い患者様は、お近くの泌尿器科に行って、前立腺が肥大していないか、そして、残尿がないかどうかを調べてもらって下さい。
④ 前立腺肥大症の治療
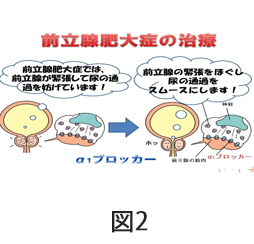
前立腺肥大症の治療には、お薬の治療と手術治療があります。まず、お薬の治療ですが、最も一般的で前立腺肥大症治療の基本となっているのが、α1ブロッカーというお薬です。前立腺肥大症では、前立腺組織が緊張して尿の通過を妨げており、α1ブロッカーは前立腺の緊張をほぐすことによって尿の通過をスムースにすると言われています(図2)。
ほとんどの患者様は、このα1ブロッカーを処方されており、これで症状が良くならない時に、併用薬としていくつかのお薬が処方されます。併用薬には、肥大した前立腺に対して前立腺を小さくして尿を出やすくする、5α還元酵素阻害剤というお薬(ホルモン療法)があります。 ホルモン療法は男性ホルモンを押さえる作用があるので、服用される場合には先生から副作用についてよく説明を聞いて下さい。
もう一つの併用薬として“抗コリン剤”という、膀胱の刺激症状を抑えるお薬があります。特に頻尿の症状が強く、「α1ブロッカーを服用しても尿の勢いは良くなったけど、頻尿が治らない」といった患者様に併用薬として処方されます。このお薬には膀胱の排尿力を抑える作用もあるので、前立腺のサイズが大きくて残尿がある患者様では“尿が出なくなってしまう(尿閉)”ことがあるので注意が必要です。最近注目されている治療薬に、PDEF5 阻害薬というお薬があります。
このお薬の作用の基本は血管拡張による血流改善です! 前立腺や膀胱の血管を拡張させて血流を改善し、頻尿を改善させる新しい治療薬です。もともと、性機能改善薬として処方されていたお薬で男性更年期の改善にも効果的と言われています。ご希望の方はお近くの泌尿器科の先生に相談して見て下さい。
さて、次に手術療法についてお話しします。お薬で症状が改善しない患者様、あるいは、お薬を服用し続けるのより、根治を希望される患者様に適用されます。手術手技には電気メスを使って前立腺を切除する方法、レーザーを使って前立腺を溶かす方法、などいろいろありますが、基本的な方法として、“尿道から内視鏡を使って前立腺のサイズを小さくする手術”に変わりはなく、通常、1週間以内の入院で治療可能です!
もし、お薬を服用していてなかなか症状が改善しない患者様がいらっしゃったら、お近くの泌尿器科の先生にご相談ください。
⑤ 残尿の無い頻尿 “過活動膀胱”
正常な排尿では、膀胱に尿が一杯になるまでは、頭が膀胱の収縮を抑制していて、尿が一杯になると、頭に指令が行って頭からの抑制がとれ、膀胱が収縮します。1日の尿量は、1500 – 2000 mlで、膀胱の容量は約400mlですので1日尿回数=1500-2000 /400 =4 – 5 回 が普通ですというお話は先程述べました。先程は、残尿のため膀胱容量が減少するお話しでしたが、今度は、何らかの原因で膀胱に尿が貯まる前に頭に指令が行ってしまい、抑制がとれて排尿してしまう病態で、“過活動膀胱”と呼んでいます。
過活動膀胱では、膀胱を収縮させる神経物質(アセチルコリン)に過敏に反応して尿意をもよおすので、神経物質(アセチルコリン)の働きを阻害する抗コリン薬という薬剤を投与すると、症状が緩和します。抗コリン薬は前立腺肥大症の併用薬としても処方されます。
さて、紙面に限りがあるため、この辺でまとめを終了致しますが、今回の公開講座、如何でしたでしょうか? 排尿、特に頻尿でお悩みの男性に少しでもお役にたてたら幸いです。もしこのような症状でお困りの方がいらっしゃいましたら、お近くの泌尿器科に是非ご相談下さい!! 皆さまの悩み改善に向けて、私達泌尿器科医が誠心誠意診療させて頂きます。
腎癌の手術療法
神戸大学 藤澤 正人
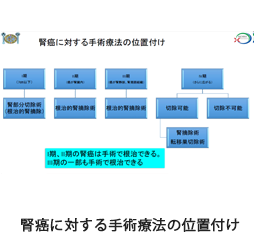
腎癌の手術療法としては根治的腎摘除術、腎部分切除術、転移巣や局所再発の摘出術があり、それぞれの方法として開放手術、腹腔鏡下手術、ロボット支援下手術があります。腎癌に対する手術療法の位置付けとしては、I期、II期の患者さんには腎部分切除術または根治的腎摘除術で根治を目指します。III期の患者さんの一部も手術による根治を目指すことができます。
開腹根治的腎摘除術は、周囲の脂肪や結合組織をつけて、腎臓と副腎とを一塊にして摘出する手術で、比較的大きな腎癌が対象となります。さらに進行した腎癌に対する手術としては、下大静脈腫瘍塞栓摘除術があります。腎癌は静脈内に進展していく特徴があり、時に下大静脈や右心房にまで静脈塞栓を認めることがありますが、このような場合は、適切に静脈血流を遮断して、腫瘍塞栓と腎臓を一塊に摘出する手術を行います。
腹腔鏡下根治的腎摘除術は体に1cm前後の3-5カ所の穴を開けて、鉗子やカメラを使用して内視鏡的に腎臓を摘出する手術で、非常に大きな腎癌を除き、殆どの腎摘除術に対して施行可能です。開腹および体腔鏡下根治的腎摘除術との比較ですが、開腹手術は大きな腎癌や腎周囲に癒着が予想されるケースが良い適応で、手術時間は短く出血量はやや多く入院期間がやや長いという特徴があります。一方で、体腔鏡下手術は高度に進行した腎がんには施行不可能ですが、出血量が少なく入院期間は短いという特徴があります。体腔鏡下手術は低侵襲かつ開腹手術と同等の予後であり、根治的腎摘除の標準的手術です。
腎部分切除術は、病期T1の腎癌に対しては癌による死亡率や再発率が腎摘除術と同等であることが示されている治療法です。また、最近では慢性腎臓病(CKD)が低下することにより死亡リスク、心血管イベント発生リスク、入院リスクが上昇することが示されていますが、腎部分切除術を行う事により根治的腎摘除術を行った場合と比較してCKDにかかるリスクが減少することが示されています。このことから、早期発見された腎がんに対し根治的腎摘除術を行うと、腎部分切除術を行った場合と比較して死亡率が1.23倍高くなることが示されています。
腎部分切除術の適応ですが、腫瘍径4cm以下のT1a腫瘍に関しては標準治療と考えられています。4cmを超える腫瘍に対しても腎部分切除術の適応は広がりつつあります。
また、腎部分切除術を腹腔鏡下手術で行う場合と比較してロボット支援手術で行う場合、温阻血時間、開放手術移行率、腎摘除術移行率、腎機能低下率、入院期間などが改善することが報告されています。さらに阻血時間25分未満、切除断端に癌なし、合併症なしの3条件により定義されるTrifecta達成率は、ロボット支援手術の方が腹腔鏡下手術より早く達成されることが示されています。
まとめますと、腎癌に対しては、根治的腎摘、腎部分切除術があり、開腹手術、腹腔鏡下手術を組み合わせた手術方法がありますが、最近は、ロボットを使った腎部分切除術が増えてきています。また、がんの手術で最も大切なことは、安全かつ確実に病巣を摘出することであり、この点を担保した上で、低侵襲あるいは腎機能温存に利点がある新しい手技が選択されるべきです。患者さんの腫瘍の進行状態、施設の技術水準および患者さんの希望を考慮して、個々の患者さんに最も相応しい手術手技を選択することが重要です。
腎がんの薬物治療について
近畿大学 植村 天受
1. はじめに
腎がんに対する治療選択肢を図1に示します。手術によって完全に摘除できれば、治る可能性が高く最も推奨されています。それ故、図1の治療選択肢の中で星3つ〔☆☆☆〕を付けています。手術以外の治療としては、他のがんと同様に放射線や薬物治療がありますが、腎がんという細胞は、放射線に抵抗性で、骨への転移による痛みを緩和する目的以外に放射線治療は有効ではありません〔△〕。次に薬物治療の中で、以前行われていた抗癌剤による化学療法やホルモン治療は有効ではありません〔×〕。比較的有効な治療法の中に免疫療法と分子標的治療がありますが、奏効率は十分満足いくものではありません。
ここでは現在、腎がんに対する薬物治療の主流となっている分子標的治療と免疫療法についてわかりやすく解説します。
2. 分子標的治療
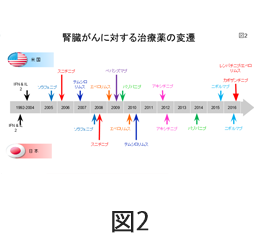
わが国において、分子標的治療が行われるようになったのは、2008年にチロシンキナーゼ阻害薬のソラフェニブとスニチニブが承認されてからです。それ以前はインターフェロンやインターロイキン-2というサイトカイン(後述)による免疫療法しかありませんでした。その後2010年にエベロリムスとテムシロリムスの2つのmTOR阻害薬が登場し、2012年にアキシチニブ、2014年にパゾパニブのチロシンキナーゼ阻害薬が承認され、6種類の分子標的薬が使用可能となりました(図2)。
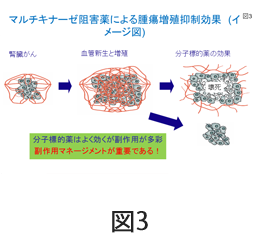
これらの分子標的薬はがんの血管新生をターゲットにしており、がんを養っている腫瘍血管の新生を阻害し、がんの増殖を抑制する、いわゆる兵糧攻めにして細胞死させるのが抗腫瘍効果のメカニズムです(図3)。
6種類の分子標的薬はがんに対する作用機序は類似しているものの、各薬剤により、効果や有害反応(副作用)が異なります。分子標的薬でみられる特徴的な有害反応は、手足の皮膚が障害されることでおこる手足症候群、口内炎、下剤、血小板減少などの骨髄抑制、肝機能障害など極めて多彩で、重篤になる場合もあり、治療に難渋することも少なくありません。
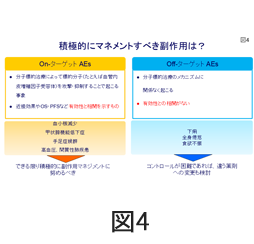
しかし、治療早期より副作用予防も含めてきちんと管理すれば、このような有害反応に恐れることもなく、むしろ副作用の種類によっては、図4に示すように、治療効果に関係する有害反応(AE)をOn-ターゲットAE、効果に関係しない有害反応をOff-ターゲットAEといい、On-ターゲットAEは積極的に副作用マネージメントすることにより、いっそうの治療効果が期待できます。(図4)。
3. 免疫療法
腎がんは手術後に、転移の自然縮小・消滅や10年以上の長期間の休眠状態など宿主(患者さん)の免疫状態に関連のあるユニークな生物学的特徴があります。1992年頃から分子標的治療が登場する2004年まで、腎がんの薬物治療で、唯一有効なものが、前述のサイトカイン療法でした(図1)。
サイトカイン療法は特定のターゲットを賦活あるいは抑制するものではなく、抗腫瘍メカニズムは十分解明されていませんが、インターフェロン療法で12~20%、インターロイキン療法で15~20%の奏効率が認められ、分子標的治療に比べて低い効果と言えるでしょう。
しかしながらサイトカイン療法で多発肺転移が完全に消滅(完全寛解)する症例もまれにあり、免疫療法は腎がんにとってユニークかつ魅力的な治療法であります。
最近(2016年8月)、腎がんに対して免疫チェックポイント阻害薬ニボルマブが承認され、分子標的治療が効かなくなった患者さんに多大な有効性を示しています。抗腫瘍メカニズムですが、少し複雑なのでわかりやすく説明します。がん患者さんの体内では、免疫担当の細胞であるT-リンパ球が活性化され、キラーT細胞になってがん細胞を攻撃しています。免疫チェックポイント分子であるPD-1(T細胞側)とPDL1(腫瘍細胞側)が結合するとT細胞を活性化するのを抑制するシグナルが入り、がんを攻撃するキラー細胞に分化せず、がんを攻撃する免疫反応から逃避してしまいます(がんの免疫逃避)。ニボルマブはPD1—PDL1結合を抑制する抗PD1抗体で、PD1-PDL1結合を抑制することで、T細胞を活性化しキラーT細胞へと分化・増殖させ、がん細胞を攻撃します。
本邦の腎がん患者ではすでに2500症例で使用され有効性が示されていますが、免疫関連の重篤な副作用も散見されることから、専門医による厳重な管理が必要と思われます。
腎がんの凍結療法
大阪大学 野々村 祝夫
腎癌に対する新しい治療法、「凍結療法」とは?
腎がんに対する治療は従来の手術療法、薬物療法以外に「アブレーション」という治療法があります。アブレーションとは簡単に言えば腎がんを「焼く」もしくは「凍らせる」ことにより、がん細胞を破壊する治療です。具体的にはラジオ波やマイクロ波、凍結療法等があり、このなかで凍結療法は唯一健康保険の適用を受けている治療法です。
この治療は、現在直径4cm以下の腎がんに対して施行されています。根治性という点では手術療法に若干劣りますが、最大のメリットは患者さんへの負担が少ない治療という点にあります。高齢であったり、様々な合併症のために手術を受けることが難しそうな患者さんも治療対象となりますので、いままで治療を諦めざるをえなかった患者さんにとって、治療の選択肢ができたといえるでしょう。
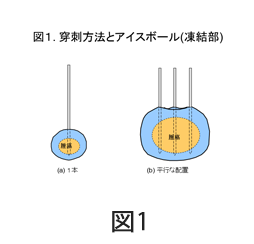
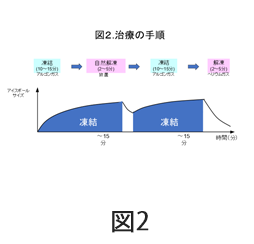
治療方法は、手術と異なり全身麻酔を必要としません。局所麻酔を行い、CTで確認しながら1.5mm程度の細い針を皮膚から直接腫瘍に向かって刺します。治療用のガスによって針を冷却することで、針の先端を凍らせます(図1)。1本の針で治療を行うこともあれば、腫瘍の大きさにより1.0-1.5cm間隔に複数本刺して凍結することもあります。針先は腫瘍内にありますので、腫瘍は凍っていきます。10分から15分凍結し、2分から5分解凍します。これを2回以上繰り返して、治療は終了します(図2)。
治療スケジュールと治療効果の判定方法
治療には4日程度の入院を要します。ただし患者さんの合併症や内服されている薬によっては入院期間が長くなることがあります。治療が終わればがん細胞が死んでいるはずですが、治療がうまくいっているかどうか、評価をしなくてはなりません。私たちの施設では、凍結療法3ヶ月後をめどに、「腫瘍生検」を行なっています。これはCTで確認しながら腫瘍が存在した場所に細い針を刺して細胞を採取し、がん細胞が壊死(腐って細胞が死滅していることをいいます)していることを確認しています。この腫瘍生検に3日程度の入院を要します。
凍結療法のさらなる利点
凍結療法は前述の通り、手術治療や薬物療法を受けることができない患者さんにも受けていただけることが最大の利点ではありますが、さらなる利点があります。
それは、①複数回行うことができる、ということと、②腎がん以外の腎組織への影響が少ない、ということです。
腎がん患者さんの中には、発見時腎臓の中に複数個のがんを持たれている方や、凍結療法を行なった後に、腎臓の別の部分に腎がんが再発する方もいらっしゃいます。このような患者さんにでも、凍結療法は対応可能です。つまり複数個の腎がんを持たれているのであればひとつひとつ順番に、再発した患者さんには再発した時点で何回も治療が可能なのです。もちろん腎がんの手術後で、残った腎臓にがんが再発した、という場合にも対応できます。
腎がん以外の腎組織への影響が少ないという利点は、つまり腎臓の本来の力〜体に溜まったゴミや余分な水を体外に放出する〜を低下させにくい、ということを意味します。ただし念のため、私たちは腎がんの凍結療法を行なった後、正常組織がダメージを受けていないか(つまり腎臓の機能が悪くなっていないか)、必ず検査を行っています。幸いどの患者さんも、ほとんど腎機能の低下を認めておりません。
最後に
腎がんに対する最新治療として、凍結療法をご紹介しました。ただ、健康保険の適用を受けているものの、いまだ施行できる施設は限られています。大阪大学医学部附属病院はこの治療を2014年6月から開始し、すでに多くの患者さんに受けていただいている数少ない施設です。ご希望があり、かつ治療適応があれば、ぜひ受けていただきたいと思っています。残念ながら患者さんの病状によってはおすすめできない場合がありますので、一度主治医の先生にご相談いただいた上で受診いただければと思います。